去纤苷钠的本质是从猪小肠黏膜提取的多脱氧核糖核苷酸混合物,其治疗VOD的核心在于对血管内皮细胞的多重保护机制。生理状态下,血管内皮通过分泌前列环素、一氧化氮(NO)维持抗凝与纤溶平衡,抑制血小板聚集和白细胞黏附。VOD发生时,内皮损伤导致血栓调节蛋白下调、组织因子暴露,引发微血栓级联反应。去纤苷钠可直接结合内皮细胞表面受体(如硫酸乙酰肝素蛋白聚糖),激活蛋白C通路增强抗凝活性;同时通过上调组织型纤溶酶原激活物(t-PA)、抑制纤溶酶原激活物抑制剂-1(PAI-1),促进纤维蛋白溶解;此外,它还能减少氧自由基生成、抑制炎症因子(如TNF-α、IL-6)释放,减轻内皮氧化应激与炎症损伤。这种“抗栓-促纤溶-护内皮”的三重作用,精准针对VOD的病理核心――微血管血栓与内皮功能障碍。
临床证据来自针对HSCT后VOD/MOF的关键III期试验(HESI研究)。该研究纳入528例HSCT后确诊VOD(胆红素≥2mg/dL、肝肿大/腹水)且伴MOF(如肾、肺功能不全)的患者,随机接受去纤苷钠(每日6.25mg/kg,分6次静滴)或对照治疗(支持治疗)。结果显示,去纤苷钠组60天总生存率达38%,显著高于对照组的25%;完全缓解率(症状消失、肝功能恢复)达25%,对照组仅12%。亚组分析进一步证实,无论VOD发生于移植后早期(≤21天)或晚期,无论是否合并肾损伤,去纤苷钠均能带来生存获益。基于此,去纤苷钠在全球获批用于HSCT后VOD伴MOF的成人和儿童患者,成为该适应症的“金标准”治疗。
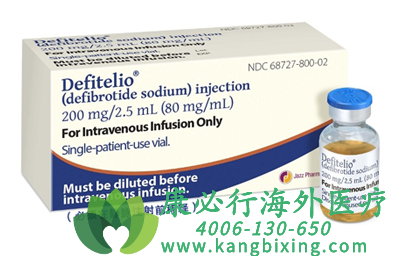
用药管理需严格遵循剂量、输注速度与监测原则。去纤苷钠推荐剂量为每日6.25mg/kg,分6次静脉输注(每次约30分钟),疗程通常14-21天,或直至VOD症状缓解。输注前需用0.9%生理盐水稀释,避免与其他药物混合;初始输注速度宜慢(如5-10滴/分钟),无低血压反应后再调至标准速度,以减少低血压风险(发生率约20%,多为轻至中度)。治疗前需评估患者凝血功能(PT/APTT、血小板计数)及肝肾功能,严重血小板减少(<50×10⁹/L)者需谨慎,必要时输注血小板。对于肾功能不全(CrCl<30mL/min)患者,剂量需减至每日2.5mg/kg,并加强肾功能监测。
安全性方面,去纤苷钠的不良反应与机制相关,整体可控。除低血压外,常见胃肠道反应(腹泻30%、呕吐25%)、发热(15%)及皮疹(10%),多为轻至中度,通过对症处理(如止泻药、退热药)可缓解。需警惕的潜在风险是出血(发生率约5%),与药物抗栓作用相关,有活动性出血(如消化道出血)或近期手术史者禁用。罕见但严重的过敏反应(如支气管痉挛、喉头水肿)发生率<1%,多发生在首次输注,需备好肾上腺素等急救措施。此外,动物实验显示其可能有胚胎毒性,孕妇及哺乳期妇女禁用。
当前,去纤苷钠的应用正从HSCT后VOD向其他内皮损伤相关疾病拓展。在严重脓毒症相关微血管病、肝移植后缺血再灌注损伤中,早期探索性研究显示其可能通过保护内皮改善器官功能;在儿童非移植相关VOD(如化疗后)中,II期试验也观察到类似疗效。生物标志物研究聚焦于内皮损伤标志物(如血管性血友病因子、sE-选择素)与疗效的关联,试图通过动态监测预测治疗反应。对于HSCT患者,去纤苷钠的获批不仅提高了VOD/MOF的生存率,更推动了移植后并发症从“被动支持”向“主动保护内皮”的治疗理念转变,为改善移植预后提供了关键工具。如有需要,请咨询康必行海外医疗医学顾问:4006-130-650或扫码添加下方微信,我们将竭诚为您服务!
更多药品详情请访问 去纤苷钠 https://www.kangbixing.com/drug/qqgn



 添加康必行顾问,想问就问
添加康必行顾问,想问就问