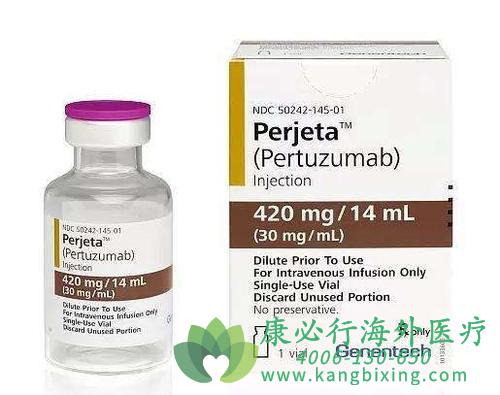
将帕妥珠单抗加入曲妥珠单抗在早期her2阳性乳腺癌中的应用,背景:当将帕妥珠单抗加入曲妥珠单抗和化疗中治疗人表皮生长因子受体2(HER2)阳性的乳腺癌时,可提高术前病理完全缓解率,并增加转移性疾病患者的总体生存率。在该试验中,我们研究了将帕妥珠单抗与曲妥珠单抗和化疗联合使用是否能改善HER2阳性早期乳腺癌患者的预后。
方法,我们随机分配淋巴结阳性或高风险淋巴结阴性HER2阳性、可手术的乳腺癌患者,接受帕妥珠单抗或安慰剂加标准辅助化疗加曲妥珠单抗治疗1年。我们假设帕妥珠单抗的3年无侵袭性疾病生存率(iDFS)为91.8%,安慰剂为89.2%。结果,在试验人群中有63%淋巴结阳性,而36%激素受体阴性,随机分配接受帕妥珠单抗(2400例)或安慰剂(2405例)。帕妥珠单抗组有171例(7.1%)而安慰剂组有210例(8.7%)患者发生疾病复发(危险比,0.81;95%置信区间[CI],0.66-1.00;P = 0.045)。帕妥珠单抗组和安慰剂组的3年iDFS的估计值分别为94.1%和93.2%。在淋巴结阳性患者队列中,帕妥珠单抗组的3年iDFS为92.0%,而安慰剂组为90.2%(危险比,0.77;95%CI,0.62-0.96;P = 0.02)。在淋巴结阴性患者队列中,帕妥珠单抗组的3年iDFS为97.5%,安慰剂组为98.4%(危险比,1.13;95%CI,0.68-1.86;P = 0.64)。在两个治疗组中,心力衰竭,心源性死亡和心功能不全都很罕见。3级或更高级别的腹泻几乎完全是在化疗期间发生的,与安慰剂相比,帕妥珠单抗的发生率更高(9.8%比3.7%)。
结论,当将帕妥珠单抗加入曲妥珠单抗和化疗后,可显着提高HER2阳性可手术乳腺癌患者的iDFS。帕妥珠单抗比安慰剂腹泻更为常见。
纳入标准,HER2阳性的非转移性浸润性乳腺癌,淋巴结阳性,或肿瘤直径大于1.0 cm的淋巴结阴性疾病,或肿瘤直径为0.5-1.0 cm的淋巴结阴性疾病,合并以下高风险特征之一: 组织学或核分级3级,激素受体阴性或年龄小于35岁,手术和首次化疗间隔8周内基线左心室射血分数≥55%
排除标准,先前的浸润性乳腺癌,随机分配前5年内的非乳腺癌,除外宫颈或结肠原位癌,原位黑色素瘤和皮肤基底细胞或鳞状细胞癌,曾行针对肿瘤的任何化疗或放疗,先前接受过抗HER2疗法或其他抗肿瘤生物疗法或免疫疗法,并发严重疾病,干扰计划治疗,尤其是严重的心脏病或心血管疾病或严重的肺部疾病参与者接受帕妥珠单抗(首剂840mg,随后420mg,q3w)或安慰剂,联合曲妥珠单抗(首剂8mg/kg,随后6mg/kg,q3w),持续一年。
化疗方案包括:3或4周期FEC/FAC (q3w),序贯3或4周期多西他赛(q3w)或12周紫杉醇(qw); 4周期AC/EC (q3w或q2w),序贯4周期多西他赛(q3w)或12周紫杉醇(qw); 6周期TCb (q3w),激素受体阳性者在化疗结束后接受标准内分泌治疗,持续至少5年。在化疗结束时根据临床指示进行放疗,同时进行抗HER2治疗。
研究终点:无侵袭性疾病生存(iDFS):同侧浸润性乳腺癌复发,同侧局部区域浸润性疾病复发,远处疾病复发,对侧浸润性乳腺癌或任何原因的死亡,次要终点包括总生存期(OS),无疾病生存期(DFS),安全性等。
结论:与安慰剂相比,帕妥珠单抗降低HER2阳性早期乳腺癌患者19%的iDFS事件风险
各亚组治疗效应一致,淋巴结阳性和激素受体阴性高危患者从治疗中获益最多,心脏毒性很低,两组无差别,帕妥珠单抗组腹泻发生率增加,主要发生在化疗期间和TCH治疗方案中。
详情请访问 帕妥珠单抗 https://www.kangbixing.com



 添加康必行顾问,想问就问
添加康必行顾问,想问就问