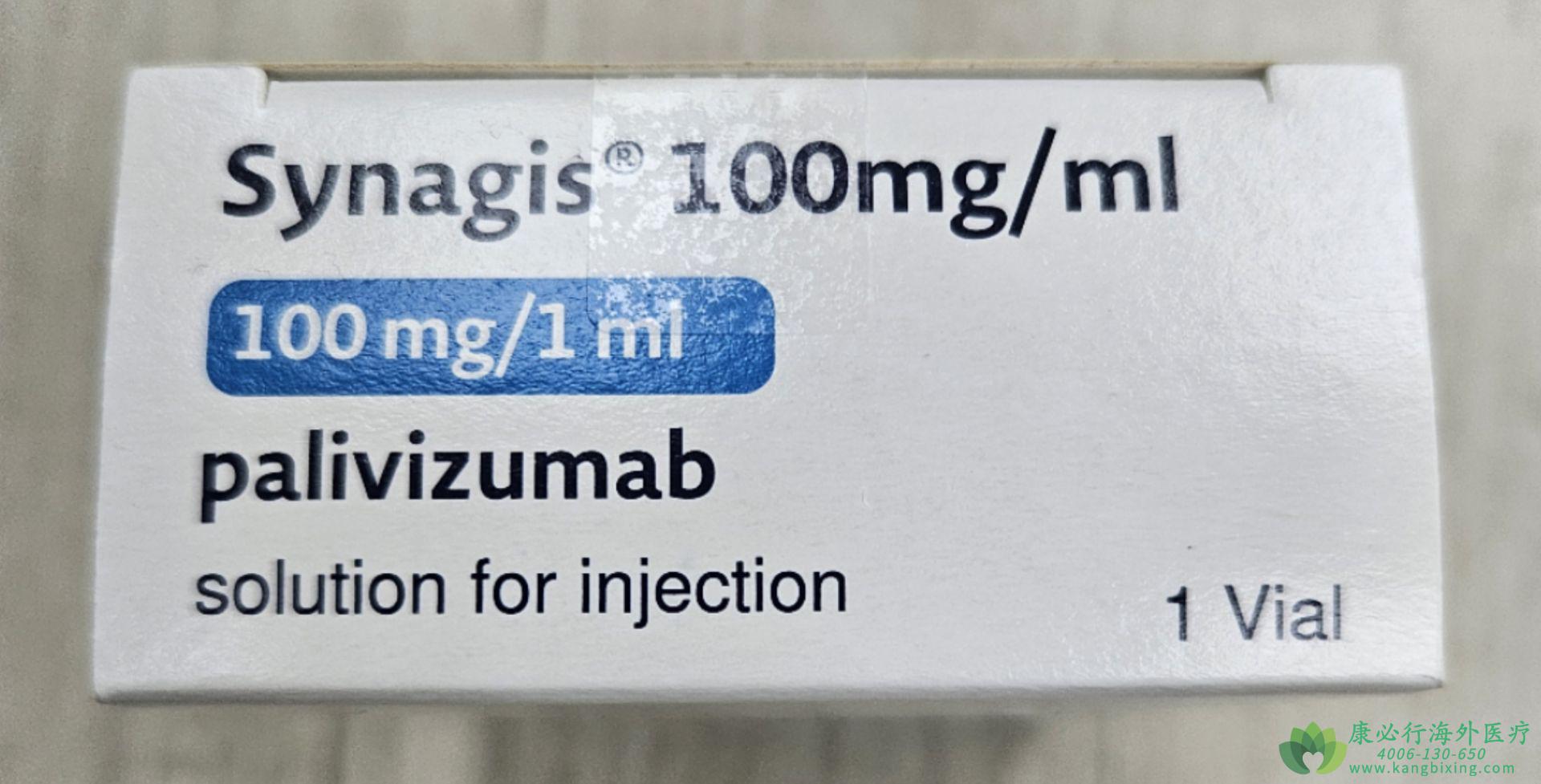
每年秋冬交替之际,一种肉眼难辨的病毒会悄然潜入托儿所与家庭,黏附在婴幼儿纤细的气道内壁,启动一场由融合蛋白介导的入侵――这就是呼吸道合胞病毒(RSV)。对多数孩子,它只带来类似感冒的轻咳与流涕;但对一部分出生时便背负风险的婴儿,它会迅速引发细支气管炎或肺炎,迫使脆弱的肺部陷入缺氧与炎症的夹击。帕利珠单抗的问世,不是为了消灭病毒本身,而是在病毒叩响呼吸道大门的关键一刻,用精准的抗体拦截,为高风险的婴儿按月铺设一道可预期的防护线。
不同于广谱抗病毒药物的“地毯式轰炸”,帕利珠单抗选择紧盯RSV的F蛋白――这是病毒与宿主细胞融合的“门锁”。病毒要进入细胞,必须先让F蛋白从稳定构象转变为融合构象,才能像拉链般将病毒膜与细胞膜合二为一。帕利珠单抗能提前结合F蛋白的稳定区,像卡住拉链齿般阻止其变构,让病毒颗粒即使进入呼吸道,也无法打开入侵细胞的通道。这种“阻断融合”的策略,让它在病毒载量尚低时就能发挥中和作用,尤其适合需要“提前设防”的高危群体。
它的防护逻辑带着鲜明的“针对性”与“阶段性”。医学界通过长期观察发现,早产儿(孕周小于三十七周)、出生体重低于二点五千克的婴儿,以及患有先天性心脏病、慢性肺病(如支气管肺发育不良)的孩子,感染RSV后更易发展为重症。帕利珠单抗的使用便围绕这些群体展开――并非所有婴儿都需要,而是聚焦“感染后结局更凶险”的个体。更特别的是,它的保护时效有限,需在每个RSV流行季每月注射一次,像给呼吸安全上“月度闹钟”,确保在病毒活跃的高峰期持续有抗体“站岗”。
用药实践像一场“风险与资源的精准匹配”。医生会在流行季来临前评估婴儿的风险等级:孕周越小、体重越低、基础肺病越重,越需要纳入防护计划。注射采用肌肉注射,剂量按体重计算(通常为十五毫克每公斤,最高不超过一百五十毫克),操作简便却需严格按时执行――错过月份可能让防护出现“空窗”。家长常关心注射后的反应,实际多数为轻微不适:注射部位短暂的红肿或婴儿短暂的烦躁,极少出现严重过敏,这让它成为临床长期信赖的选择。
对依赖它的家庭而言,帕利珠单抗的意义不仅是降低住院概率的数字,更是减少“深夜急诊”的惊惶。曾有早产儿母亲回忆,往年冬春季节总要频繁请假带孩子吸氧,使用帕利珠单抗后,孩子整个流行季未再因呼吸急促入院,“终于能睡个整觉”的感慨,道出了这种防护对生活质量的实际改变。但它并非“万能伞”――对低风险婴儿,过度使用既不必要也可能占用医疗资源;对极重度免疫抑制者,其保护作用仍有局限,需结合其他防护措施。
在RSV防控的拼图里,帕利珠单抗是“精准守护”的早期范本。它以“识别高危、按月补充、阻断融合”的三重逻辑,证明了被动免疫也能通过科学设计实现高效防护。尽管后来出现了保护期更长的同类药物,它依然凭借扎实的临床数据与广泛的适用性,在儿科呼吸防护中保有重要位置,尤其为无法使用长效制剂的场景提供了可靠替代。
需要说明的是,本文旨在阐释药物作用原理与临床定位,不构成具体医疗建议。帕利珠单抗的使用需由儿科或新生儿科医生根据婴儿个体风险、当地RSV流行规律综合判断,严格遵循注射周期与剂量规范,才能在守护呼吸安全的同时,最大化规避潜在风险。如有需要,请咨询康必行海外医疗医学顾问:4006-130-650或扫码添加下方微信,我们将竭诚为您服务!
更多药品详情请访问 帕利珠单抗 https://www.kangbixing.com/drug/Palivizumab/



 添加康必行顾问,想问就问
添加康必行顾问,想问就问